Vicente Soriano, UNIR – Universidad Internacional de La Rioja
La pandemia de COVID-19 sigue su curso álgido por América Latina y África, pero el número de casos ha disminuido drásticamente en Europa. Un estudio publicado en Nature hace un par de días estimaba que el confinamiento y el distanciamiento social a tiempo podrían haber evitado 530 millones de infecciones en todo el mundo.
Como se trata de una infección autolimitada –que no dura más de 1 a 3 semanas– y no hay cronicidad, muchas de las cadenas de contagio se han abortado con un confinamiento de tan solo 6 semanas. En muchos lugares de Europa apenas hay infecciones activas a estas alturas, a diferencia de lo que ocurrió en marzo, cuando abundaban brotes de COVID-19. En España, en concreto, ahora se comunican menos de 50 nuevos infectados diarios.
Todo hace pensar que la recuperación escalonada del ritmo normal, con mascarillas, actividades en espacios abiertos (favorecidos por el clima veraniego), evitando la proximidad, aislando a los sintomáticos y manteniendo en cuarentena a sus contactos, ayudará a evitar un rebrote de COVID-19 al menos hasta el próximo otoño-invierno.
Si llega una segunda ola, nada apunta a que vaya a ser como el primer tsunami de COVID-19 de marzo y abril de 2020. El sistema sanitario ahora está preparado, con suficientes médicos y enfermeras que ya no están ni enfermos ni en cuarentena, y dotados de material de protección. Además, hay más camas en urgencias, en planta y, sobre todo, en las unidades de cuidados intensivos. Por otro lado, hemos aprendido a tratar mejor la enfermedad. Por último, se han puesto en marcha medidas para asegurar una adecuada atención en las residencias geriátricas, donde ocurrieron más de una tercera parte de todos los fallecimientos por COVID-19. Una de las lecciones más importantes de la pandemia es que, en general, debemos mejorar los cuidados a la tercera edad
Menos casos y menos fallecidos
En las últimas semanas las cifras de nuevos infectados por SARS-CoV-2 han caído drásticamente. Pero más impresionante es la reducción del número de fallecidos: menos de 5 diarios. ¿Se ha vuelto el coronavirus menos virulento? No hay evidencia de que se hayan seleccionado mutaciones que disminuyan su patogenicidad, aunque la adaptación del coronavirus a la especie humana haga previsible que esto ocurra con el tiempo y que pase a ser un virus respiratorio más de los que causan catarros invernales.
La menor letalidad de COVID-19 en las últimas semanas podría deberse a que muchas de las nuevas infecciones ocurren por inóculos pequeños, a diferencia de lo que sucedía en marzo, cuando no había distanciamiento social. Entonces nos dábamos abrazos y besos, pasábamos horas juntos en espacios cerrados y no se aislaba a nadie con tos o fiebre.
Después de todo, no hay que olvidar que existe una relación directa entre el grado de exposición al SARS-CoV-2 (concentración del virus en el entorno y durante cuánto tiempo) y las posibilidades de contagio y, si éste ocurre, con el riesgo de padecer formas graves de COVID-19, incluyendo neumonía, trastornos cardiovasculares y episodios tromboembólicos.
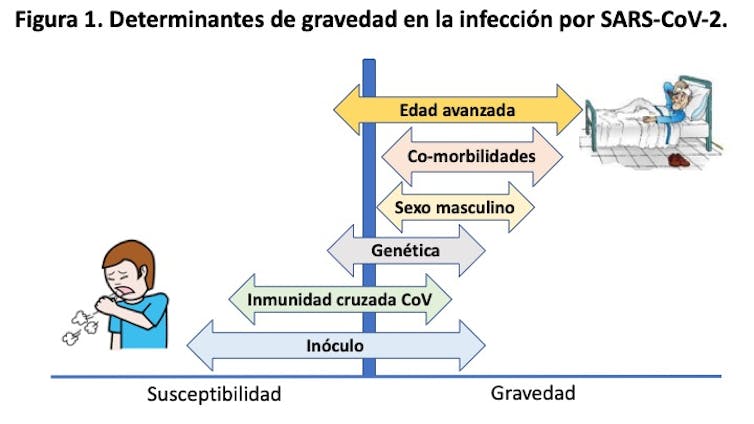
Determinantes de gravedad de COVID-19
La investigación de los pacientes que han desarrollado formas más graves de la infección por SARS-CoV-2 ha permitido identificar al menos 6 factores predictivos de gravedad:
- Edad avanzada. La mortalidad aumenta proporcionalmente con la edad y es superior al 20% en los pacientes de más de 80 años. En España, un 75% de los fallecidos tenía más de 75 años.
- Comorbilidades. Más del 80% de los fallecidos padecían enfermedades crónicas, como diabetes, infartos, cirrosis, cáncer, obesidad, etc..
- Sexo masculino. Dos de cada 3 fallecidos eran varones.
- Genética. Las personas del grupo sanguíneo A o con genes mutados de la inmunidad innata desarrollan formas graves de COVID-19. Lo mismo ocurre con las personas con síndrome de Down.
- Inmunidad cruzada con otros coronavirus. Las infecciones catarrales por otros coronavirus endémicos durante el invierno protegen de forma parcial frente al nuevo coronavirus.
- Inóculo viral. Las personas en contacto con infectados de forma estrecha y continua tuvieron un mayor riesgo de contagiarse y de padecer formas más graves. Aunque es algo intuitivo y está bien establecido para la gripe, apenas disponemos de datos para COVID-19. Esta información es importante, pues las actividades al aire libre reducen tanto el riesgo de contagio como el de padecer formas graves de COVID-19.
Prevenir formas graves en futuros rebrotes de COVID-19
De forma metafórica podemos decir que la trágica tormenta de marzo no volverá a ocurrir, pero habrá llovizna durante meses y hasta que se desarrolle una vacuna.
En mi opinión, para prevenir el daño en futuros rebrotes de COVID-19 hay que trabajar al menos en 4 frentes:
- Mejorar el sistema sanitario;
- Proteger a los más vulnerables, especialmente a los ancianos;
- Universalizar los tests diagnósticos para que puedan hacérselos todos y cuantas veces sea necesario. Disponer de tests rápidos en saliva de venta en farmacias ayudará.
- Consolidar los buenos hábitos del distanciamiento social, incluyendo las mascarillas para lugares cerrados y con aglomeraciones.
Facilitar y promover que el máximo número de personas se hagan tests de anticuerpos permite conocer cuántos se han expuesto y están protegidos, aunque sólo sea de forma parcial y transitoria. Así, en Madrid sabemos que cerca del 15% de la población se ha infectado y, aunque solo sea durante 1-2 años, esos están protegidos de la reinfección, como recientemente ha demostrado un estudio en macacos.
Vicente Soriano, Facultad de Ciencias de la Salud & Centro Médico, UNIR – Universidad Internacional de La Rioja
Este artículo fue publicado originalmente en The Conversation. Lea el original. / Imagen: Shutterstock
--
--




